Anya Hein, embriolog w dziesięcioosobowym zespole embriologów w ORM Fertility, dzieli się spostrzeżeniami na temat krytycznego czasu, jaki zarodki pacjentów spędzają na wzroście i rozwoju w laboratorium.
Wybierając dostawcę usług w zakresie płodności, istotną częścią procesu jest wybranie takiego, któremu ufasz i z którym czujesz się komfortowo. Pacjenci zazwyczaj skupiają się na swoim indywidualnym lekarzu, ale nie zawsze dowiadują się więcej o laboratorium embriologicznym i zespole embriologicznym, który będzie pracował w ich imieniu przy wyborze dostawcy usług niepłodności.
Kiedy pacjenci dowiadują się więcej o procesie zapłodnienia in vitro, zdają sobie sprawę z niezwykle istotnej roli, jaką laboratorium i zespół embriologiczny odegrają w ich drodze do rodzicielstwa.
Każde laboratorium i zespół embriologiczny ma swoje unikalne cechy, które mogą przyczynić się do sukcesu, dlatego pomocne jest, aby pacjenci lepiej poznali tę część zespołu zajmującego się zapłodnieniem in vitro i obdarzyli ją zaufaniem.
Jako embriolog, „Strażnik Zarodków”, jak nazywamy siebie w naszym laboratorium, wiem, że może się wydawać, że całą magię, która dzieje się w naszym małym laboratorium, chcemy zachować dla siebie.
To, co dzieje się w laboratorium IVF, zwykle owiane jest zasłoną tajemnicy. Jako pacjentka prawdopodobnie nie spotkasz żadnego z nas na początku cyklu, a być może nawet nie spotkasz się z nami w dniu pobrania komórki jajowej. Pacjent może się zastanawiać; czy są tam w ogóle embriolodzy? Co oni robią z moimi gametami? Znaczącym przeskokiem wiary jest to, że prosimy naszych pacjentów, aby obdarzali nas bezgranicznym zaufaniem w trosce o ich nadzieje na zostanie rodzicami.
Proces zapłodnienia in vitro wymaga poziomu stresu emocjonalnego i ogromnej cierpliwości, której większość z nas jeszcze nie doświadczyła. Na każdym etapie prosimy pacjentów, aby czekali, czekali jeszcze raz i jeszcze raz czekali. Być może niewielki wgląd w ten proces mógłby sprawić, że serce poczuje się odrobinę lżejsze i złagodzi ciężar całego oczekiwania.
Należy pamiętać, że każda klinika jest inna, a na skuteczność leczenia może mieć wpływ wiele czynników, nie tylko jakość laboratorium i zespołu embriologicznego. Jednakże ogólne techniki i przepływ zarodków w każdym laboratorium będą bardzo podobne.
Przygotowanie do dnia 0
Pacjentka, albo kobieta pragnąca zajść w ciążę z własnych komórek jajowych, albo dawczyni komórek jajowych, będzie przez około 10–12 dni przyjmować specjalne leki, których zadaniem jest stymulacja jej jajników do produkcji jak największej liczby komórek jajowych. Każda kobieta ma co miesiąc pewną liczbę dostępnych „jajeczek wstępnych”, zwanych pęcherzykami.
Podczas gdy w naturalny sposób tylko jeden lub dwa z tych pęcherzyków wyrosną na dojrzałą komórkę jajową i owulują, stymulacja umożliwi wzrost, dojrzewanie większości dostępnych pęcherzyków i umożliwienie ich inseminacji w laboratorium. Gdy pęcherzyki urosną do pożądanej wielkości, pacjent zostanie „pobudzony” do pobrania komórek jajowych, co nazywa się Dniem 0. Gamety (plemniki i komórki jajowe) będą znajdować się w laboratorium embriologicznym od Dnia 0 do Dnia 6 (stadium blastocysty). ).
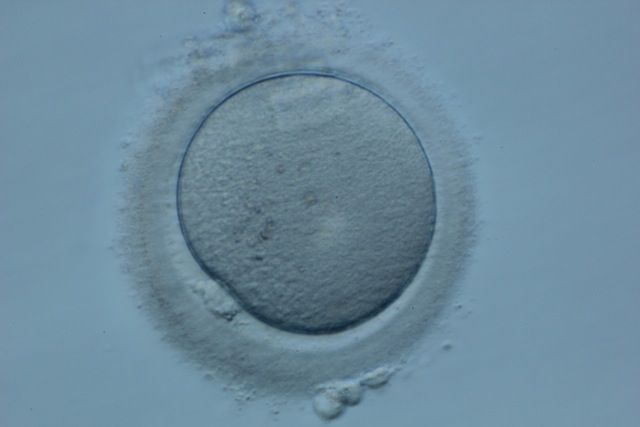
Dzień 0
W dniu pobrania jaja i plemniki połączą się. Może to nastąpić na dwa różne sposoby: docytoplazmatyczna iniekcja plemnika (ICSI) lub standardowa inseminacja.
ICSI polega na usunięciu poduszkowatych komórek wzgórka przy użyciu enzymu zwanego hialuronidazą w celu wizualizacji dojrzałości każdego jaja przed wstrzyknięciem plemnika. W naszej klinice około 90% przypadków wykorzystuje ICSI w celu maksymalizacji liczby zapłodnionych komórek jajowych i pomocy w walce z niską liczbą i/lub ruchliwością plemników.
Poziom dojrzałości jaja można zobaczyć pod mikroskopem po usunięciu komórek wzgórka. Trzy stopnie dojrzałości definiuje się jako pęcherzyk zarodkowy (GV), który jest najbardziej niedojrzały, metafazę I (MI lub GVBD) i metafazę II (MII lub PB).
Tylko wtedy, gdy wydaje się, że w komórce jajowej znajduje się ciało polarne (stadium MII), można je zapłodnić. Bardzo pomocne jest to, że komórki jajowe pokazują nam, kiedy są dojrzałe, dzięki czemu wiemy, które z nich są gotowe na przyjęcie plemnika i ewentualne zapłodnienie. Średnio 75% zebranych jaj będzie dojrzałych.
Ważne jest, aby zdać sobie sprawę, że wszystko, co dzieje się w laboratorium i w naturze, jest procesem, a nie chwilą. Kiedy wykonujemy ICSI, nie jest od razu wiadomo, czy te komórki jajowe zostaną zapłodnione. ICSI i inseminacje rozpoczynamy po porze lunchu i jest to jedna z ostatnich rzeczy, które robimy w laboratorium w ciągu dnia. Wstrzykujemy jaja, szepczemy o naszych dobrych intencjach i umieszczamy je na noc w ciepłych inkubatorach. Stosując dokładny czas i czujną cierpliwość, mamy wiarę, że proces będzie kontynuowany i magia wydarzy się pomiędzy komórkami jajowymi a plemnikami.
Standardowa inseminacja polega na podzieleniu pobranych jaj pomiędzy różne krople pożywki, a następnie zaszczepieniu czystym, ruchliwym plemnikiem. Jaja te nie zostaną pozbawione komórek wzgórków, w związku z czym ich dojrzałość będzie znana dopiero następnego dnia podczas kontroli zapłodnienia.
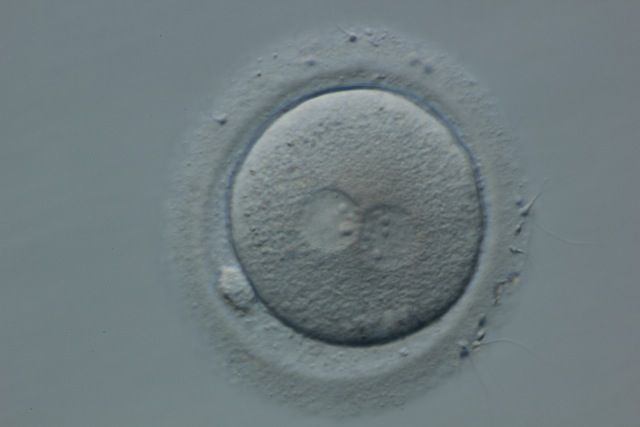
Dni 1-3
Pierwszego dnia, około 1-16 godzin po wprowadzeniu nasienia do komórek jajowych, sprawdzamy, ile z nich doszło do zapłodnienia, oddzielając zapłodnione jaja od niezapłodnionych i nieprawidłowo zapłodnionych.
Zapłodnienie jest widoczne dla naszych oczu tylko przez kilka godzin, zanim zarodek zacznie się dzielić. W przypadku jaj, które zostały zapłodnione standardową inseminacją, musimy najpierw usunąć komórki wzgórka, zanim będzie można zaobserwować zapłodnienie. Hialuronidaza jest naturalnie występującym enzymem w plemnikach, dlatego komórki jajowe te można teraz łatwo oddzielić od wzgórka po wieczorze spędzonym z dużą ilością plemników.
Kiedy patrzymy przez mikroskop, widzimy w jajach dwie małe kulki; które odróżniają te normalnie nawożone od pozostałych. Te małe kulki nazywane są przedjądrami; szukamy dwóch z nich (2pn). Kiedy widzimy dwa, wiemy, że obecne jest zarówno DNA ojcowskie (plemnik), jak i DNA matki (jajo).
Oczekujemy, że około 75–80% dojrzałych jaj zapłodni się normalnie. Tutaj ponownie widzimy zmniejszenie liczby jaj w stosunku do liczby, od której zaczęliśmy; ogólnie mniej jaj niż pęcherzyków, mniej dojrzałych jaj niż ogółem jaj i obecnie mniej zapłodnionych jaj (zygot) niż jaj inseminowanych. Istnieje wiele powodów, dla których jaja nie zapładniają. Może istnieć czynnik jajeczny ze względu na wiek lub jakość, lub czynniki plemników, które uniemożliwiają zapłodnienie komórek jajowych, lub potencjalnie połączenie zarówno komórki jajowej, jak i nasienia.
Po sprawdzeniu, czy są zapłodnione, chcemy jak najszybciej umieścić je z powrotem w inkubatorze. Tam kwitną i rosną. Zostawiamy je samym sobie do trzeciego dnia.
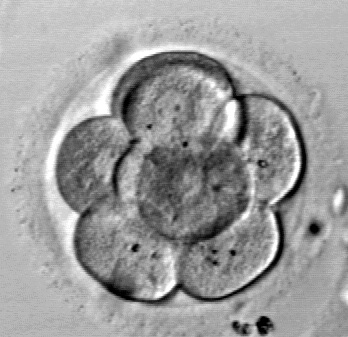
Dni 3-4
Trzeciego dnia oceniamy wzrost zarodków do tego momentu. Jeśli planowane jest kompleksowe badanie przesiewowe chromosomów (CCS), wykluwamy również małą dziurę w osłonie przejrzystej (skorupie) każdego zarodka. Zarodki w naturalny sposób wykluwają się ze swoich stref przed zagnieżdżeniem w macicy, więc jest to częsta część ich rozwoju; po prostu trochę wcześniej szturchamy zarodki.
Wspomagane wylęganie ułatwi proces biopsji w 5. i 6. dniu. Około 70-80% przypadków w naszej klinice wykorzystuje CCS. Kiedy pobieramy zarodki i przenosimy je do pożywek odpowiednich dla tego etapu wzrostu, oceniamy je na podstawie liczby komórek, procentu fragmentacji i symetrii.
Chcemy, aby do tego dnia zarodki liczyły około 6-8 komórek. Na tym etapie zarodki zaczynają się od siebie odróżniać. Około 95% początkowych zarodków będzie nadal rosnąć do dnia 3.
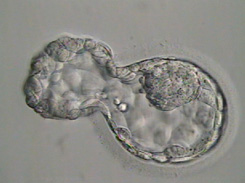
Dni 5-6
Następnym razem przyglądamy się zarodkom w dniu 5. Bez zakłóceń, pomiędzy dniem 3 a dniem 5 zarodki przechodzą bardzo trudne przejście od zarodka w fazie rozszczepienia wielokomórkowego do moruli.
Następnie w dniu 5/6 dokonują przejścia z moruli do blastocysty.
Blastocysta jest etapem, w którym rozpoczyna się różnicowanie. Na etapie moruli komórki zarodka łączą się ze sobą i decydują, które z nich będą nadal się dzielić i staną się wewnętrzną masą komórkową (ICM), a które trofektodermą. Są to kluczowe części, których szukamy w zarodku na etapie blastocysty. ICM to małe zgrupowanie komórek w zarodku, z którego powstaje dziecko, a trofektoderma to komórki przypominające plaster miodu otaczające ICM, z których powstanie łożysko.
Po osiągnięciu tego etapu środowisko laboratoryjne staje się nieodpowiednie do dalszego wzrostu. Zatem dzień 5/6 to dni, w których zarodki są albo przenoszone z powrotem do macicy, poddawane wityfikacji (metoda szybkiego chłodzenia zarodka, konieczna do długotrwałego przechowywania w zawieszeniu), albo poddawane biopsji w celu przeprowadzenia badania CCS, a następnie witryzowane. Jak wszystko w naturze, nie wszystkie zarodki rosną w tym samym tempie. Istnieje akceptowalny zakres wzrostu; dlatego w dniu 6 szukamy tych samych oznak żywotności i wzrostu, co w dniu 5.
Ze względu na wysoki poziom energii i „doskonałość” wymaganą do wzrostu od zarodka w fazie rozszczepienia do blastocysty, obserwujemy, że średnio tylko około połowa żywotnych zarodków z dnia 3 rozwija się do dnia 5/6. Niektóre zarodki mogą urosnąć do stadium blastocysty, ale ich jakość nie jest wystarczająco silna, aby można je było przenieść lub poddać biopsji.
Może być wiele powodów, dla których zarodki nie rosną do 5./6. dnia; czynnik nasienia, czynnik jajeczny, brak wystarczającej energii mitochondrialnej lub nieprawidłowości chromosomalne – lista jest naprawdę długa. Niezależnie od przyczyny, kiedy widzimy wypadanie komórek jajowych, a następnie zarodków, w komórce jajowej lub zarodku pojawia się nieprawidłowość uniemożliwiająca kontynuowanie tego procesu. Nawet w idealnych warunkach może im brakować wewnętrznych mechanizmów umożliwiających dalszy rozwój. Bardzo ważne jest, aby pamiętać, że z tych zarodków nie powstanie dziecko.
Podczas całego procesu zapłodnienia in vitro należy pamiętać, że pęcherzyki nie są równe komórkom jajowym, komórki jajowe nie są równe zygotom, zygoty nie są równe blastocystom, a blastocysty nie są równoznaczne z ciążą. Każdy cykl będzie inny i bez wątpienia znalezienie się w sytuacji, w której mają niewielką kontrolę, może być niezwykle frustrujące dla pacjentów. Pomocne może być rozpoczęcie leczenia z rozsądnymi oczekiwaniami, przynajmniej podstawową wiedzą na temat procesu embriologicznego i spojrzeniem na szerszą perspektywę. Ostatecznym celem jest zdrowe dziecko, a każde zdrowe dziecko wymaga tylko jednego normalnego zarodka, który miał opiekuńczy początek.
Możesz być pewna, że niezależnie od tego, jak długa i kręta będzie Twoja podróż, Twój zespół embriologów będzie tam, aby zaopiekować się Twoimi zarodkami zręczną ręką i czułym sercem, gotowy, aby zapewnić Ci wsparcie na każdym wyboju na drodze.