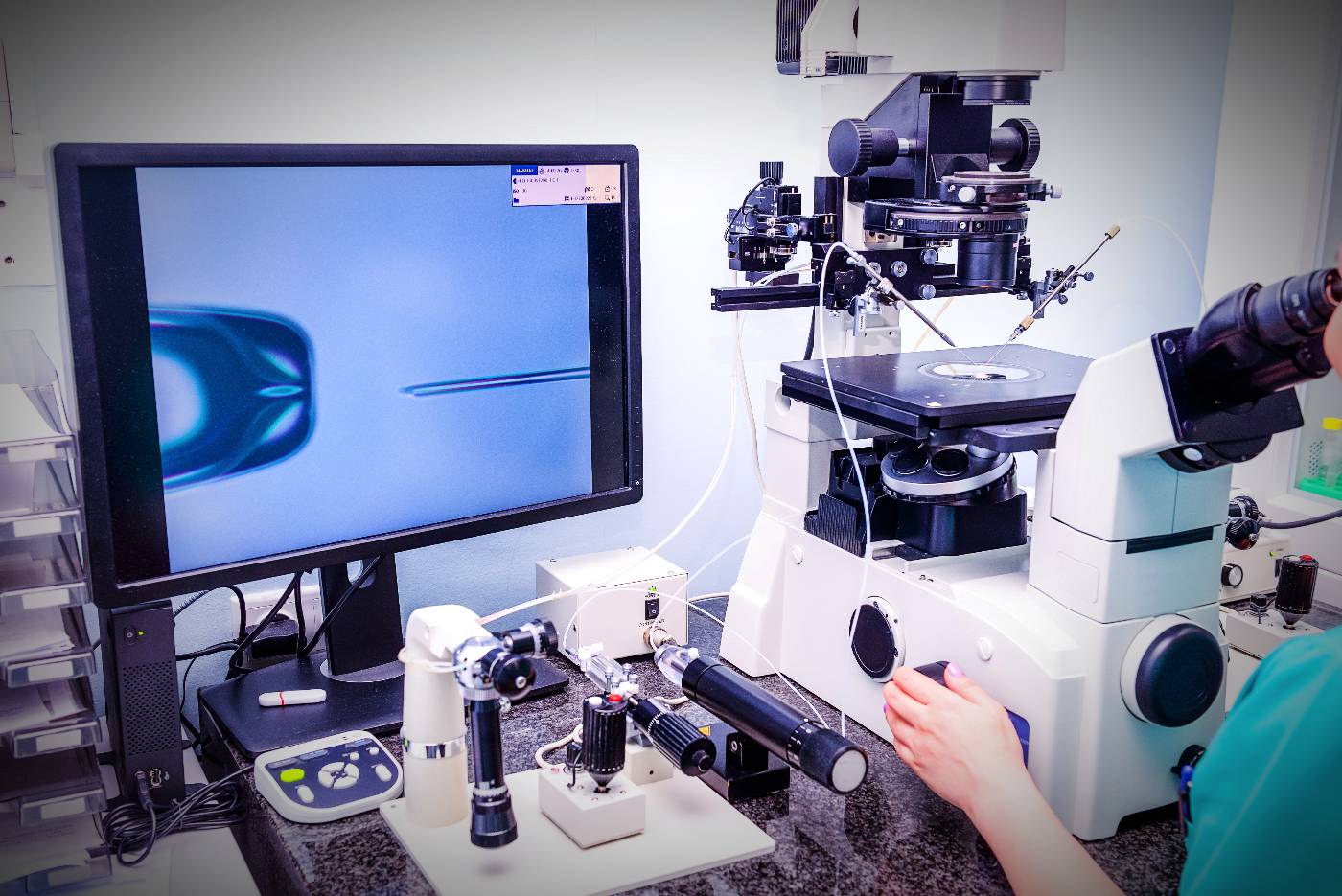
Historia zapłodnienia in vitro
Oldham, Anglia, lipiec 1978 r. urodziło się dziecko. To było zwykłe dziecko, ale jednocześnie wyjątkowe. Nazywała się Louise Brown i była pierwsze w historii dziecko, które urodziło się dzięki zapłodnieniu in vitro. Oczy całego świata zwrócone były na Louise i pionierów stojących za sukcesem zapłodnienia in vitro, Roberta Edwardsa i Patricka Steptoe. Kontrowersje wokół in vitro są nadal obecne, łatwo sobie wyobrazić, że wtedy było to jeszcze bardziej kontrowersyjne. Aby osiągnąć sukces w postaci pierwszej ciąży, potrzebne były 102 próby leczenia zapłodnieniem in vitro. Obecnie zapłodnienie in vitro jest najważniejszym narzędziem w leczeniu różnych przypadków niepłodności. W 2010 Robert Edwards otrzymał Nagrodę Nobla w dziedzinie medycyny za opracowanie metody zapłodnienia in vitro.
Później, gdy zarodek lub zarodki utworzą się, są one przenoszone do macicy. Może to wydawać się proste, ale 30 lat temu było to naprawdę skomplikowane i kosztowne leczenie, obecnie jest to bardziej standardowa procedura.
Od 1981 r. za pomocą zapłodnienia in vitro i podobnych procedur urodziło się ponad 5 milionów dzieci.
Na czym polega leczenie IVF?
IVF to technika wspomaganego rozrodu, która polega na zapłodnieniu oocytów próbką plemnika w laboratorium in vitro.
Leczenie zapłodnienia in vitro rozpoczyna się od terapii hormonalnej (stymulacji jajników), której zadaniem jest stymulacja rozwoju kilku pęcherzyków w jajniku. Później powstaje kilka zarodków poprzez pobranie komórek jajowych (pęcherzyków) i zapłodnienie ich w probówce – w laboratorium IVF. Zarodki trzyma się w inkubatorze przez 2 do 5 dni, a następnie 1 lub 2 zarodki przenosi się do macicy przez pochwę. Następnie rozpoczyna się implantacja w macicy i ciąża.
Oczywiście, podobnie jak w przypadku naturalnego poczęcia, nie każdy wszczepiony zarodek zachodzi w ciążę. Dlatego wszystkie dodatkowe zarodki są zamrażane, co jest obecnie standardową procedurą w większości klinik IVF na całym świecie. W przypadku niepowodzenia pierwszej implantacji zamrożony zarodek będzie mógł zostać wykorzystany do kolejnej próby.
Kiedy zapłodnienie in vitro może pomóc?
Powinno być jasne, kiedy radzenia sobie z niepłodnością Zapłodnienie in vitro nie jest pierwszym krokiem w tej walce. Są rzeczy, które należy zrobić w pierwszej kolejności, aby wiedzieć, czy zapłodnienie in vitro jest naprawdę potrzebne. Jeśli leki na płodność, sztuczne zapłodnienie i operacja nie pomogły, jest to właściwy moment, aby spróbować zapłodnienia in vitro.
Zapłodnienie in vitro jest dobrą opcją dla par lub osób, którym nie udało się zajść w ciążę, stosując inne metody leczenia niepłodności. Często kobiety, które mają problemy z zablokowanymi lub nieobecnymi jajowodami, poddają się zabiegowi zapłodnienia in vitro, w końcu to jest główny powód wynalezienia zapłodnienia in vitro. Podczas zabiegów IVF jajowody są całkowicie omijane, więc przestaje to być problemem.
Leczenie zapłodnieniem in vitro jest również dobrą opcją dla kobiet cierpiących na inne problemy z niepłodnością, takie jak zespół policystycznych jajników (PCOS) lub endometrioza. PCOS jest spowodowane brakiem równowagi hormonalnej, która obejmuje objawy takie jak nieregularne, obfite miesiączki lub ich brak, bóle w miednicy i bardzo utrudnia zajście w ciążę. Z drugiej strony endometrioza powoduje niepłodność, ponieważ tkanka, która powinna rosnąć wewnątrz macicy, zamiast tego rośnie poza macicą.
Kobiety cierpiące na zaburzenia cyklu miesiączkowego mogą również odnieść korzyści z zapłodnienia in vitro dzięki lekom na płodność, które pomogą w wygenerowaniu zdrowych komórek jajowych. Ponadto, jeśli kobieta nie może produkować zdrowych komórek jajowych, może wykorzystać komórki jajowe od darczyńców. Jeśli problemem jest znowu niepłodność męska Leczenie IVF za pomocą ICSI (docytoplazmatyczna iniekcja plemnika) może pokonać tę przeszkodę – istnieją inne techniki, które mogą pomóc w przypadku czynnika męskiego stosowane w laboratorium IVF, np. IMSI, PICSI, MACS i inne. Do zapłodnienia komórki jajowej wystarczy tylko jedna próbka zdrowego nasienia, dlatego zapłodnienie in vitro jest bardzo preferowane przez mężczyzn z niską liczbą plemników lub nasieniem o niskiej jakości.
W jakich przypadkach zapłodnienie in vitro może pomóc?
- Kobieta ma zablokowane jajowody. Jeśli masz zablokowane lub uszkodzone jajowody, zapłodnienie in vitro daje Ci możliwość zajścia w ciążę z dzieckiem z własnych komórek jajowych.
- Jesteś starsza i masz obniżoną rezerwę jajnikową. W tym przypadku zapłodnienie in vitro zwiększa szansę na poczęcie starszej pacjentki. Jeśli jesteś za stara i nie możesz wyprodukować własnych komórek jajowych lub są one niskiej jakości, możesz zastosować zapłodnienie in vitro z oddaniem komórek jajowych.
- Twój partner cierpi na niepłodność. Dzięki zapłodnieniu in vitro będziesz mieć znacznie większą szansę na poczęcie. Zastosowanie ICSI (docytoplazmatycznego wstrzyknięcia plemnika) rozwiązuje problem niskiej liczby plemników.
- Masz endometriozę. Zapłodnienie in vitro okazało się skuteczne wśród kobiet chorych na endometriozę nawet w niektórych ciężkich przypadkach tej choroby.
- Masz zespół policystycznych jajników. Ten stan powoduje brak równowagi hormonalnej, co prowadzi do nieregularnych cykli miesiączkowych. Zapłodnienie in vitro może pomóc w tym schorzeniu u pacjentów, którzy nie reagują dobrze na leki na płodność.
- Masz przedwczesną niewydolność jajników. W przypadku przedwczesnej niewydolności jajników lub menopauzy pacjentka może wykorzystać jaja dawcy, aby uzyskać wysoki wskaźnik powodzenia zapłodnienia in vitro.
- Masz niewyjaśnioną niepłodność. Czasem pary zmagają się z niepłodnością, której nie da się zdiagnozować. Jednak nawet w takich przypadkach pary, które próbowały zapłodnienia in vitro często kończyły się sukcesem.
Czy IVF zawsze może pomóc?
Niestety zapłodnienie in vitro nie jest w stanie pomóc każdej parze, która marzy o dziecku. Jeśli kobieta nie będzie produkować zdrowych komórek jajowych i nie będzie chciała skorzystać z komórek jajowych od dawców, nie będzie miała dużych szans na sukces.
Kolejną kwestią jest oczywiście starzenie się. Kiedy kobieta zbliża się do 40. roku życia, produkcja jaj spowalnia. Jeśli kobieta ma więcej niż 37 lat, w przypadku leczenia zapłodnieniem in vitro ma już mniejsze szanse na zajście w ciążę. Jeśli kobieta zbliża się do czterdziestki, dobrym pomysłem byłoby skorzystanie z komórek jajowych dawców, aby zwiększyć szanse na poczęcie. Stosowanie zapłodnienia in vitro z użyciem komórek jajowych dawczyń sprawia, że szanse na zajście w ciążę są podobne we wszystkich grupach wiekowych, jednak po 40. roku życia kobiety są bardziej narażone na poronienie.
Istnieją również pewne schorzenia, które mogą mieć znaczący wpływ na skuteczność leczenia zapłodnienia in vitro:
- Dysfunkcje i nieprawidłowości w zakresie jajników i macicy;
- Guzy włókniste;
- Nieprawidłowości w poziomie hormonów.
- Nieprawidłowości genetyczne związane z oocytami, plemnikami i zarodkami
Kobiety cierpiące na takie schorzenia mogą mieć mniejsze szanse na zajście w ciążę podczas leczenia zapłodnieniem in vitro.
Zalety IVF z ICSI
Bardzo często, gdy ludzie myślą o niepłodności, od razu przychodzą na myśl jej związek z kobietami. Jednak duża część niepłodności ma swoje źródło w mężczyznach. Docytoplazmatyczna iniekcja plemnika (ICSI) stała się dla klinicystów doskonałym narzędziem w walce z niepłodnością męską. Co więcej, nawet w przypadku niepłodności u kobiet odsetek ciąż poddawanych zapłodnieniu in vitro za pomocą ICSI jest równie wysoki lub wyższy niż w przypadku standardowej procedury IVF.
Jeśli myślisz o zrobieniu IVF z ICSI bardzo ważne jest rozważenie różnych zalet i wad związanych z tą procedurą.
Docytoplazmatyczna iniekcja plemnika daje Tobie i Twojemu partnerowi szansę na posiadanie dziecka nawet w przypadku ciężkiej niepłodności męskiej. Korzystanie z ICSI może pomóc Ci zajść w ciążę, nawet jeśli wystąpi więcej niż jeden problem niepłodności:
- Niska liczba plemników
- Wcześniejsze zapłodnienia in vitro bez powodzenia
- Blokada fizyczna
- Morfologia lub ruchliwość plemników jest złej jakości
- Jeśli w przeszłości przeszedłeś wazektomię
Wskaźniki sukcesu IVF
Wskaźnik powodzenia zapłodnienia in vitro stopniowo maleje po osiągnięciu przez kobiety wieku 35 lat.
Wskaźnik powodzenia zapłodnienia in vitro jest czynnikiem bardzo indywidualnym i zależnym od wielu czynników (diagnoza niepłodności, wiek, BMI, historia leczenia, diagnoza genetyczna i wiele innych…). Na przykład – wg Raport ESHRE 2017 EIM (dla popularnych krajów europejskich) – Zapłodnienie in vitro ze wskaźnikami powodzenia własnych komórek jajowych:
- dla kobiet poniżej 34. roku życia waha się od 25.4% do 30.5%
- dla kobiet w wieku 35-39 lat waha się od 20.2 do 25.9
- dla kobiet powyżej 40. roku życia waha się od 8.9% do 14.3%
Wskaźniki powodzenia IVF w przypadku zastąpienia komórki jajowej dawcy – wskaźniki powodzenia dawstwa komórek jajowych są niezależne od wieku i zgodnie z raportem ESHRE 2017 EIM – wyniki oddawania komórek jajowych:
- Transfery świeżych zarodków wahają się od 34.4% do 61.6%
- Zamrożone transfery zarodków (rozmrożone zarodki) wahają się od 23.1 do 62.2
Powyższe liczby należy traktować jako przykłady Wskaźniki powodzenia IVF w Europie. Raporty ESHRE są bardzo szczegółowe i można z nich uzyskać różne informacje, np. wskaźniki powodzenia zapłodnienia in vitro w poszczególnych krajach (Europa), w zależności od wieku, różnych stosowanych technik, liczby przeniesionych zarodków i wiele innych. Inny przykład możesz także znaleźć w raportach ASRM i Raport CDC dotyczący wskaźników powodzenia kliniki leczenia niepłodności w USA. Oprócz ESHRE w Europie i ASRM w USA, HFEA publikuje krajowe dane dotyczące wskaźników powodzenia zapłodnienia in vitro w Wielkiej Brytanii.
A jeśli chcesz zobaczyć prognozę współczynnika powodzenia zapłodnienia in vitro na podstawie przypadków podobnych do Twojej, być może zainteresuje Cię wypróbowanie metody Kalkulator wskaźnika powodzenia IVF opublikowane przez SART (Towarzystwo Technologii Wspomaganego Rozrodu) w USA.
Jak widać, wskaźniki powodzenia zapłodnienia in vitro różnią się w zależności od kraju i wieku kobiety – i jest to jeden z powodów jako pacjent powinieneś oczekiwać spersonalizowanej prognozy (pod względem wyniku IVF) z kliniki IVF w oparciu o Twój indywidualny przypadek i okoliczności.
Zagrożenia i powikłania zapłodnienia in vitro
Jak każda procedura medyczna, zapłodnienie in vitro ma swoje własne ryzyko, powikłania i skutki uboczne. Niektóre z nich są mniej lub bardziej niebezpieczne. Jednak powikłania zarówno medyczne, jak i zabiegowe są bardzo rzadkie.
Powikłania związane z przyjmowaniem leków
Najbardziej niebezpiecznym powikłaniem związanym z leczeniem IVF jest zespół hiperstymulacji jajników (OHSS). Większość objawów OHSS, takich jak nudności, dyskomfort jajników i wzdęcia, jest raczej łagodna, ale w niektórych przypadkach może powodować poważne powikłania. Ciężkie przypadki OHSS mogą prowadzić do gromadzenia się dużych ilości płynu w jamie brzusznej i płucach. W bardzo rzadkich przypadkach OHSS może prowadzić do niewydolności nerek i zakrzepów krwi.
Inne możliwe skutki uboczne stosowania leków IVF to nudności, a czasami wymioty, niektóre reakcje alergiczne, ból piersi, zmęczenie i wahania nastroju.
W przeszłości pojawiały się sugestie dotyczące związku między lekiem a rakiem jajnika, ale najnowsze badania pokazują, że nie ma dowodów potwierdzających tę tezę.
Ciąża mnoga i porody
Jednym z najczęstszych skutków ubocznych przypisywanych zabiegom IVF są ciąże mnogie. Przeniesienie dwóch lub więcej zarodków może spowodować ciąże mnogie. Jednak niektóre osoby wolałyby mieć dwójkę dzieci od razu, większość z nich chce tylko jedno dziecko i dlatego pojedynczy transfer zarodka jest bardziej popularny i zalecany przez krajowe organy regulacyjne dotyczące zapłodnienia in vitro w krajach na całym świecie. Podobnie jak w innych krajach brytyjski organ regulujący płodność – HFEA – Urząd ds. Zapłodnienia i Embriologii Człowieka zalecić pojedynczy transfer zarodka. Pozostałe zarodki można zamrozić i wykorzystać w przypadku, gdy pierwszy transfer nie zakończy się pomyślnie ciążą.
Poronienie i ciąża pozamaciczna
Podobnie jak w przypadku ciąży naturalnej istnieje ryzyko poronienia. Częstość poronień jest podobna jak w przypadku ciąży naturalnej. U kobiet w wieku 20 lat ryzyko poronienia wynosi około 12–15%. Zarówno w przypadku ciąży naturalnej, jak i ciąży z zapłodnieniem in vitro szanse te rosną wraz z wiekiem matki. Kobiety w wieku 40 lat i starsze mogą mieć ryzyko poronienia aż do 50% lub nawet więcej.
Ciąża pozamaciczna ma miejsce wtedy, gdy zarodek zagnieżdża się w jajowodzie, a nie w macicy. Jest to bardzo rzadkie zjawisko w przypadku zabiegów IVF. Może to jednak być bardzo poważny i niebezpieczny stan medyczny. Należy sobie z tym poradzić bardzo szybko, aby uniknąć poważnych problemów zdrowotnych, a czasami nawet śmierci. Jeśli w czasie ciąży odczuwasz ostre bóle, krwawienie z pochwy, bóle krzyża, zawroty głowy lub niskie ciśnienie krwi, należy natychmiast skontaktować się z lekarzem.
Powikłania związane z pobieraniem jaj
W trakcie i lub po pobraniu jaj możesz przeważnie odczuwać łagodny dyskomfort. Jednakże w bardzo rzadkich przypadkach może wystąpić nadmierne krwawienie z jajników lub z uszkodzonych narządów znajdujących się w pobliżu jajników, takich jak pęcherz, naczynia krwionośne lub jelita. Jeśli krwawienie jest rozległe, może być konieczna operacja lub transfuzja krwi. Powinnaś także zdawać sobie sprawę z ryzyka infekcji w obrębie miednicy mniejszej, zwłaszcza jeśli cierpiałaś już na takie infekcje w przeszłości, ale zdarza się to również bardzo rzadko.
Wady wrodzone
Szanse na wady wrodzone u dzieci poczętych metodą in vitro lub tylko nieznacznie wyższe niż u dzieci poczętych naturalnie. Naturalnie jest to około 2 do 3%, a w przypadku zapłodnienia in vitro około 2,6 do 3,9%.
Jak widać szanse są prawie takie same.
Podsumowując, zabiegi zapłodnienia in vitro są bezpieczne, a ryzyko, jakie może wystąpić, nie powinno powstrzymywać Cię od starania się o dziecko. Być może zainteresuje Cię przeczytanie o Zagrożenia i powikłania związane z zapłodnieniem in vitro z dawstwem komórek jajowych.
Ogólne możliwości leczenia IVF
IVF daje szeroką gamę różnych opcji leczenia. Każda z nich ma swoje zalety i wady i powinna być stosowana w zależności od stanu klinicznego pacjenta.
Poniżej znajdziesz krótki opis niektórych opcji leczenia zapłodnienia in vitro, które można zastosować w leczeniu niepłodności.
IVF z własnymi komórkami jajowymi
Zapłodnienie in vitro własnymi komórkami jajowymi jest metodą laboratoryjną polegającą na zapłodnieniu wcześniej pobranych komórek jajowych nasieniem partnera lub dawcy. Po zapłodnieniu komórka jajowa przekształca się w zarodek, który następnie zostaje przeniesiony do macicy, aby mógł się dalej rozwijać.
Jeśli Twoje komórki jajowe są zdrowe, ale nasienie Twojego partnera jest niskiej jakości lub jajowody są uszkodzone lub zablokowane, jest to leczenie dla Ciebie. Jest to także dobra opcja dla par, które kilka razy bezskutecznie próbowały dokonać sztucznego zapłodnienia.
Naturalny cykl IVF
W naturalnym cyklu zapłodnienia in vitro, podczas normalnego cyklu miesięcznego, komórka jajowa jest pobierana i zapłodniona bez stosowania leków na płodność.
Jeżeli owulacja i okresy przebiegają w miarę normalnie, możesz omówić tę opcję ze swoim lekarzem. W naturalnym cyklu nie stosuje się leków hiperstymulujących, więc nie ma ryzyka wystąpienia zespołu hiperstymulacji jajników (OHSS) i innych problemów związanych ze stymulacją jajników, takich jak wzdęcia i zmiany nastroju. Jest to również dobra opcja, jeśli Twoje przekonania religijne lub osobiste nie zgadzają się na przechowywanie lub niszczenie nadwyżek komórek jajowych lub zarodków.
Przypomina to standardową procedurę zapłodnienia in vitro, ale bez leków stymulujących płodność, a w przypadku niepowodzenia leczenia nie trzeba długo czekać, tylko do następnego cyklu i spróbować ponownie.
Brak jakichkolwiek sztucznych pomocy ma jednak poważną wadę i jest nią wskaźnik sukcesu. Wskaźniki powodzenia zapłodnienia in vitro w cyklu naturalnym są znacznie niższe niż w przypadku standardowego zapłodnienia in vitro stymulowanego.
Łagodna stymulacja IVF
Podobnie jak w przypadku powyższych opcji, w przypadku łagodnej stymulacji zapłodnienia in vitro również należy stosować mniej leków na płodność.
Zgodnie z Estera B. Baart „Łagodną stymulację jajników definiuje się jako podawanie stałych, niskich dawek gonadotropin w cyklach antagonistów GnRH i/lub stosowanie antyestrogenów lub inhibitorów aromatazy w celu ograniczenia wyniku do nie więcej niż ośmiu pobranych oocytów”.
- Łagodną stymulację IVF można zalecić pacjentkom, u których reakcja na leki wpływające na płodność może być zbyt niebezpieczna.
- Jest bardzo podobny do standardowych metod leczenia IVF, z pewnymi niewielkimi różnicami.
- Leki na płodność stosuje się w mniejszej ilości i w krótszym czasie
- Ilość przyjmowanych leków na płodność nie zaburza naturalnego cyklu, dzięki czemu skraca się stosowanie leków o około dwa tygodnie i pozwala uniknąć skutków ubocznych menopauzy.
- Mniejsza ilość leku może spowodować zebranie mniejszej ilości jaj
- Nie musisz długo czekać na kolejną próbę w przypadku niepowodzenia
- Nie ma rzeczywistych danych na temat wskaźników powodzenia zapłodnienia in vitro z łagodną stymulacją, ponieważ u różnych pacjentów stosowane są różne protokoły, w zależności od indywidualnej sytuacji
Połączenie protokołów łagodnej stymulacji z planowym transferem pojedynczego zarodka (eSET) może zapewnić taką samą szybkość dostarczania na cykl leczenia, redukując negatywne aspekty bardziej agresywnej stymulacji.
ŹRÓDŁO: Najlepsze praktyki ASRM i ESHRE: podróż przez medycynę rozrodu
Human Reproduction, Tom 27, wydanie 12, grudzień 2012, strony 3365–3379
IVF z jajami dawcy
Dawstwo komórek jajowych (lub dawstwo oocytów) daje możliwość zajścia w ciążę kobietom, które nie mogą zajść w ciążę przy użyciu własnych komórek jajowych, ponieważ nie mogą wyprodukować komórek jajowych lub wyprodukowane komórki jajowe są niskiej jakości. Jaja może oddać zdrowy dawca. Lekarze zapładniają komórki jajowe w laboratorium i przenoszą powstałe zarodki do macicy kobiety.
Jeśli dziecko urodzi się w wyniku oddania komórki jajowej, odbiorca nie jest biologicznie spokrewniony z dzieckiem, ale w zapisie będzie to biologiczna matka.
Darowizna nasienia
Dawca nasienia oddaje swoje nasienie w celu zapłodnienia kobiety, z którą nie utrzymuje stosunków seksualnych. Dawstwo odbywa się prywatnie i bezpośrednio biorcy lub za pośrednictwem banku nasienia lub kliniki leczenia niepłodności. Większość kobiet decyduje się na sztuczną inseminację nasieniem dawcy, ale niektóre wybierają inseminację naturalną, ponieważ uważają, że stosunek płciowy zwiększa ich szansę na zajście w ciążę. Nasienie od dawcy jest najczęściej wykorzystywane przez pary heteroseksualne zmagające się z niepłodnością męską lub samotne kobiety.
IVF dla samotnej matki
W przeciwieństwie do innych, w tej sekcji nie jest to w żaden sposób termin medyczny, ale termin socjologiczny. Jeśli kobieta jest owdowiała, niezamężna lub rozwiedziona i ma na utrzymaniu dziecko lub dzieci, jest to samotna matka. Oczywiście tak samo jest z mężczyznami – samotnymi ojcami. Oczywiście w użyciu jest także termin „samotni rodzice”, ale zdecydowana większość samotnych rodziców to samotne matki.
Większość samotnych matek to kobiety, które przeżyły rozwód lub są w separacji. Drugą co do wielkości grupą samotnych matek są kobiety niezamężne. Jest też grupa samotnych matek, które są wdowami. Czasami samotne kobiety korzystają z nasienia od dawcy i z wyboru zostają samotnymi matkami.
IVF dla rodziców tej samej płci
To także termin socjologiczny. Rodzice tej samej płci to oczywiście pary tej samej płci, które decydują się na wspólne posiadanie dziecka. Albo jest to para mężczyzn, albo para kobiet, mają teraz różne możliwości zostania rodzicami. Para tej samej płci może adoptować dziecko, skorzystać z surogatki, a jeśli jest to para płci żeńskiej, jeden z partnerów może zajść w ciążę przy użyciu nasienia od dawcy.
Oczywiście rodzice tej samej płci to wciąż temat kontrowersyjny. W większości krajów małżeństwa osób tej samej płci są nadal zakazane.
Zapłodnienie in vitro i wybór płci
Selekcja płci przy użyciu technik IVF to bardzo kontrowersyjny temat. Polega na kontrolowaniu płci dziecka, które ma się urodzić, aby osiągnąć pożądaną płeć. Funkcjonującym również terminem jest równoważenie rodziny, które stosuje się wtedy, gdy para ma już dziecko jednej płci, a chciałaby mieć jeszcze jedno dziecko przeciwnej płci i w ten sposób osiągnąć „pełną rodzinę”. Procedura ta budzi kontrowersje, ponieważ bardzo często nie jest stosowana w celu zrównoważenia rodziny, ale ze względu na preferencje syna. W krajach takich jak Chiny, Indie czy Pakistan dobór płci poważnie zniekształca proporcje płci dzieci. W tych krajach rodzice wybierający chłopców zamiast dziewcząt ze względów ekonomicznych, kulturowych lub religijnych będą mieli bardzo zły wpływ na demografię tych krajów.
Według krajowych stowarzyszeń krajowych i stowarzyszeń międzynarodowych diagnostyka genetyczna przedimplantacyjna powinna być stosowana wyłącznie w celu zapobiegania przenoszeniu poważnych chorób genetycznych i należy do niej odradzać w dowolnym scenariuszu „równoważenia rodziny”..
Macierzyństwo zastępcze
Macierzyństwo zastępcze to umowa pomiędzy parą lub w niektórych przypadkach osobą samotną a kobietą, która zgadza się być nosicielką ciąży dla pary. Macierzyństwo zastępcze jest rozwiązaniem, jeśli nie możesz sama nosić dziecka ze względu na stan zdrowia lub jeśli ciąża i poród mogą zagrozić Twojemu zdrowiu.
Zarodek powstaje z komórek jajowych i nasienia planowanych rodziców lub komórek jajowych od dawcy i nasienia od dawcy lub mieszanych.
Istnieje również inny rodzaj macierzyństwa zastępczego, zwany częściowym macierzyństwem zastępczym, w którym do powstania zarodka biorą udział plemniki przyszłego rodzica i komórki jajowe matki zastępczej.
Kiedy in vitro się nie powiedzie, co dalej?
Większość pacjentek wierzy, że pierwszy cykl IVF będzie tym… Jednak statystycznie, jak wynika z danych publikowanych przez Centra Kontroli i Prewencji Chorób średnio na każde żywe urodzenie przypada około 3 cykli IVF – dla pacjentów poniżej 40. roku życia.
Jeśli więc się nie uda, nie myśl od razu o kolejnej próbie, gdy zapłodnienie in vitro się nie powiedzie. Daj sobie czas. Musisz zrozumieć, że ten zabieg był ogromnym wysiłkiem nie tylko dla Twojego ciała, ale i umysłu. Musisz dać sobie czas na regenerację. To nie są puste słowa! Eksperci twierdzą, że danie sobie czasu i oderwanie się od stresu i zmęczenia może tylko pomóc i zwiększyć Twoje szanse przy następnej próbie. Przede wszystkim trzeba się pogodzić z tym, że leczenie się nie udało i odetchnąć, spędzić czas z rodziną i skorzystać z jej wsparcia.
Umiejętność przewidywania szans na ciążę i poród żywy ma kluczowe znaczenie przy podejmowaniu decyzji dotyczących zapłodnienia in vitro. W przypadkach, gdy wynik jest wątpliwy, samo zapłodnienie in vitro jest często postrzegane jako działanie prognostyczne, które pozwala określić, które kobiety prawdopodobnie zareagują na stymulację jajników i wyprodukują zarodki dobrej jakości. Umiejętność identyfikacji czynników związanych z niepowodzeniem na każdym etapie leczenia pozwala na udoskonalenie procesu podejmowania decyzji dotyczących kontynuacji leczenia – zwłaszcza gdy rokowanie zmienia się w trakcie leczenia.
Źródło: Czynniki związane z nieudanym leczeniem: analiza 121,744 XNUMX kobiet rozpoczynających pierwsze cykle IVF
5 rzeczy, które musisz zrobić po nieudanym zapłodnieniu in vitro
- Omów wyniki poprzedniego leczenia z zespołem kliniki, próbując ocenić, co poszło nie tak
- Porozmawiaj ze swoim lekarzem i embriologiem o swoich szansach na kolejne leczenie IVF
- Omów inne podejście, które może zwiększyć Twoje szanse w przyszłości
- Omów innowacje w zakresie zapłodnienia in vitro – mogą nie być dostępne w Twojej klinice lub kraju, jednak lekarz powinien podzielić się informacjami, jeśli są dostępne jakiekolwiek metody
- Porozmawiaj z doradcą o tym, co czujesz i co naprawdę chcesz zrobić dalej.
…wiele nieudanych cykli IVF-ET nie wiąże się ze zmniejszoną szansą powodzenia kolejnej próby…
Źródło: Wpływ nieudanych prób zapłodnienia in vitro: silny negatywny predyktor późniejszego wyniku.
Płodność i sterylność, TOM 76, WYDANIE 3, SUPLEMENT 1, S86-S87, 01 WRZEŚNIA 2001

Czy do zapłodnienia in vitro potrzebuję oceny psychologicznej i konsultacji?
Przed wykonaniem cyklu zapłodnienia in vitro bardzo ważne jest skonsultowanie się z doradcą specjalizującym się w reprodukcji u osób trzecich. IVF to proces, który oczywiście daje niesamowite możliwości, jeśli masz problemy z poczęciem dziecka. Musisz jednak pamiętać, że istnieje cała masa różnych problemów, z którymi będziesz musiał się uporać. Bardzo często są to kwestie, które nawet nie umknęły Twojej uwadze, ale o wiele lepiej jest przyjść przygotowanym, niż dać się zaskoczyć.
Nawet jeśli mógłbyś pomyśleć, że gdyby niektóre z tych problemów nie zostały wspomniane, w ogóle byś się nimi nie przejmował, ale zaufaj nam, oni w końcu Cię znajdą, a poradnictwo Cię na to przygotuje.
Już na pierwszej sesji psycholog oceni Twoją gotowość do rozpoczęcia leczenia. On lub ona przeprowadzi Cię przez całość Proces zapłodnienia in vitro krok po kroku ze wszystkimi psychospołecznymi i emocjonalnymi aspektami związanymi z niepłodnością.
Nie zapomnij umówić się na wizytę z doradcą po wybraniu opcji leczenia i oczywiście przed jej rozpoczęciem. Jeśli zdecydujesz się na wykorzystanie komórek jajowych dawcy, dawca komórek jajowych również musi zostać poddany ocenie psychologicznej, oczywiście zdrowie fizyczne to nie wszystko.
Prawne aspekty zapłodnienia in vitro, o których powinieneś wiedzieć
Zapłodnienie in vitro może przypominać labirynt, jeśli chodzi o przepisy i regulacje. Prawne aspekty zapłodnienia in vitro różnią się w zależności od kraju, a jeśli dodasz do tego przekonania religijne i osobiste, otrzymasz pole minowe kwestii prawnych. Nawet w przypadku, gdy kobieta wykorzystuje własne komórki jajowe i nasienie partnera, to i tak tworzenie życia poza normalnym, naturalnym procesem budzi kontrowersje na całym świecie.
Jak regulowane jest zapłodnienie in vitro?
Wszystkie obszary praktyki medycznej kształtowane są przez zasady etyczne i prawne. Jednakże w przypadku lekarza zajmującego się leczeniem niepłodności, te prawa i regulacje sięgają jeszcze wyżej niż w jakiejkolwiek innej dziedzinie medycyny. Pomoc w tworzeniu nowego życia to wielka odpowiedzialność.
Status tych legalności zależy od kraju i regionu, w którym pacjent przechodzi leczenie. Niektóre kraje mają oficjalne zasady prawne, a inne działają wyłącznie zgodnie z wytycznymi jakiegoś organu regulacyjnego. Są też kraje, w których nie ma przepisów ustawowych ani wykonawczych dotyczących tematyki zapłodnienia in vitro – bardzo często w tych krajach procedury zapłodnienia in vitro nie są dozwolone ani zakazane. Bardzo często oznacza to, że kliniki same decydują, czy dany zabieg jest dostępny, czy nie.
Jakie kwestie są regulowane?
Wiele różnych procedur i dodatkowych zabiegów stosowanych w technologiach wspomaganego rozrodu może być dozwolonych w jednym kraju, a zabronionych w innym. Kiedy już zdecydujesz, jakie inne procedury chcesz poddać oprócz zapłodnienia in vitro, będziesz musiała przejść krok po kroku przez przepisy i wytyczne danego kraju i sprawdzić, czy procedura jest tam dostępna.
Zasady te obowiązują od samego początku, nawet jeśli trzeba podjąć decyzję, czy można zastosować zapłodnienie in vitro, czy nie. W jednym kraju możesz nie uzyskać pozwolenia na zapłodnienie in vitro, ponieważ jesteś za stara, ale w innym kraju granica wieku może być wyższa i będziesz mogła poddać się leczeniu.
Kolejną rzeczą jest twój stan cywilny. Są kraje takie jak Chiny, Turcja czy Indonezja, gdzie do zapłodnienia in vitro wymagane jest małżeństwo. Z drugiej strony bardziej liberalne kraje, takie jak USA, Szwecja czy Hiszpania, zezwalają na zapłodnienie in vitro samotnym kobietom i parom tej samej płci. Jeśli chodzi o zapłodnienie in vitro dla par homoseksualnych, najczęściej pary płci żeńskiej są uważane za rodziców. Nie inaczej jest w przypadku męskich par homoseksualnych. Pary płci męskiej mogą być rodzicami jedynie w ograniczonych okolicznościach poprzez macierzyństwo zastępcze, co sprawia, że proces ten jest bardzo ograniczony.
Jaki jest najlepszy kraj do leczenia zapłodnienia in vitro?
Jeśli zastanawiasz się, czy istnieją „lepsze i gorsze” kraje, w których można przeprowadzić zabieg zapłodnienia in vitro pod względem „polityki” – Płodność w Europie we współpracy z Europejskim Forum Parlamentarnym na rzecz Praw Seksualnych i Reprodukcyjnych uruchomiły Europejski atlas zasad leczenia niepłodności. To kompleksowe badanie polityk dotyczących płodności w 43 krajach europejskich. Jak widać na poniższej grafice, kraje zostały pogrupowane według „jakości polityk”.

Czasami z różnych powodów pacjenci wybierają Leczenie IVF za granicą. W takim przypadku warto w pierwszej kolejności zapoznać się z warunkami prawnymi leczenia w danym kraju.
Przepisy dotyczące IVF – ważne aspekty prawne
- Wiek kobiety
- Stan cywilny: para heteroseksualna, samotna kobieta, para kobiet tej samej płci lub para mężczyzn tej samej płci
- Liczba oocytów do zapłodnienia: w niektórych krajach mogą obowiązywać ograniczenia dotyczące maksymalnej liczby oocytów do zapłodnienia
- Oddane nasienie i komórki jajowe: w niektórych krajach, np. w Wielkiej Brytanii, dawcy nie są w pełni anonimowi i dlatego pacjenci często podróżują do Hiszpanii, gdzie dawcy są anonimowi.
- Czas na rozwój zarodka: w niektórych krajach można wszczepiać jedynie wczesne zarodki, w innych zarodki mogą rozwijać się przez kilka dni.
- Testy PGT-A/PGS i PGD: Większość krajów dopuszcza PGD jedynie do badań przesiewowych w kierunku chorób genetycznych, a niektóre kraje całkowicie zakazały PGD.
- Ilość przenoszonych zarodków: Coraz więcej krajów decyduje się na transfer tylko jednego zarodka, ale wciąż można znaleźć kraje, w których można wykonać transfer wielu zarodków.
- Okres zamrażania zarodków: Bardzo często kraje regulują dopuszczalny czas przechowywania zamrożonych zarodków.
- Opcje macierzyństwa zastępczego i proces
Dalsza lektura: